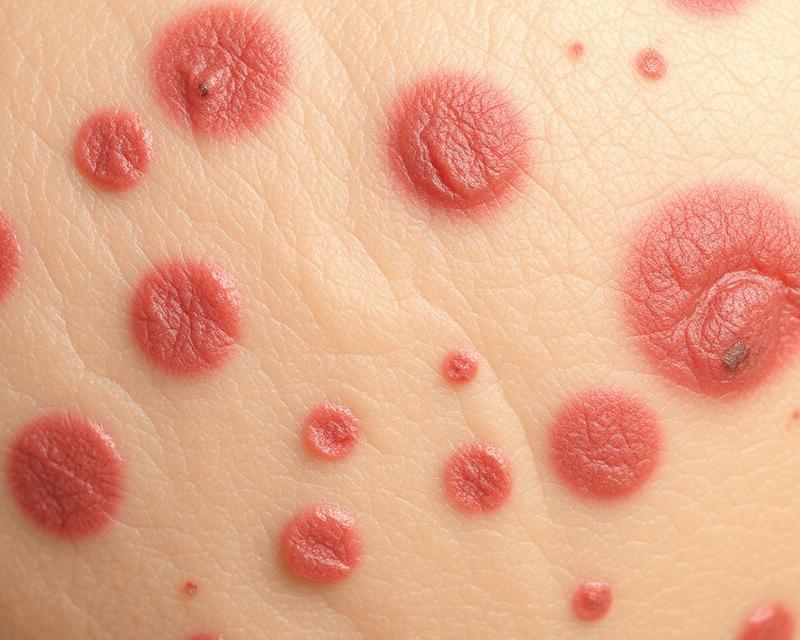
Łuszczyca to przewlekła, niezakaźna choroba zapalna, która dotyka około 2% populacji, a jej objawy mogą znacząco wpływać na jakość życia osób chorych. Choroba ta przybiera różne formy, w tym łuszczycę zwykłą i krostkową, oraz może manifestować się w postaci zmian skórnych czy przewlekłego zapalenia stawów. Przyczyny łuszczycy są złożone – obejmują zarówno czynniki genetyczne, jak i środowiskowe, co czyni ją jeszcze bardziej intrygującym tematem. Warto zrozumieć, jak zjawiska takie jak objaw świecy stearynowej czy zjawisko Koebnera mogą wpłynąć na rozwój choroby, a także jakie metody leczenia mogą przynieść ulgę pacjentom.
Co to jest łuszczyca i jakie są jej rodzaje?
Łuszczyca to przewlekła i niezakaźna choroba skóry, która dotyka około 2% populacji. Choć może przyjmować różne formy, każda z nich ma swoje charakterystyczne cechy:
- Łuszczyca zwykła (plackowata) – to najpowszechniejsza forma tej choroby. Objawia się czerwonawymi, wypukłymi plamami pokrytymi srebrnymi łuskami, zmiany skórne najczęściej pojawiają się na łokciach, kolanach oraz na głowie.
- Łuszczyca krostkowa – charakteryzuje się opuchniętymi, czerwonymi obszarami, na których tworzą się krosty wypełnione ropą, zmiany te zlokalizowane są głównie na dłoniach, stopach i wokół paznokci.
- Łuszczyca stawowa – wpływa nie tylko na skórę, ale również powoduje przewlekłe zapalenie stawów, skutkuje to bólem, sztywnością oraz ograniczoną ruchomością.
- Łuszczyca kropelkowa – manifestuje się w postaci małych, kropelkowatych grudek, często pojawia się po infekcjach wirusowych, na przykład po anginie.
Każdy typ łuszczycy wymaga indywidualnego podejścia w diagnozowaniu i leczeniu. Dlatego kluczowe jest, aby skonsultować się z dermatologiem, który pomoże w doborze najskuteczniejszej metody terapeutycznej.
Jakie są przyczyny i czynniki wywołujące łuszczycę?
Łuszczyca to przewlekła choroba zapalna, której przyczyny są niezwykle złożone. W dużej mierze wynika to z różnych czynników, a wśród nich najważniejsze są uwarunkowania genetyczne. Osoby, w których rodzinach występują przypadki tej choroby, są znacznie bardziej narażone na jej wystąpienie.
Również aspekt immunologiczny ma kluczowe znaczenie, gdyż łuszczyca rozwija się w wyniku nieprawidłowej reakcji układu odpornościowego, który zamiast chronić organizm, atakuje zdrowe komórki skóry, prowadząc do stanu zapalnego.
Do pojawienia się charakterystycznych objawów przyczyniają się także czynniki środowiskowe, w tym:
- stres,
- uszkodzenia skóry,
- infekcje,
- nadmierna konsumpcja alkoholu,
- palenie papierosów,
- nadwaga.
Te wszystkie elementy współdziałają ze sobą, co sprawia, że przebieg łuszczycy może być bardzo różnorodny. Każda osoba może doświadczać innych objawów, co zależy od jej indywidualnych predyspozycji.
Jakie są charakterystyczne objawy łuszczycy?
Objawy łuszczycy są łatwe do zidentyfikowania i obejmują różnorodne zmiany skórne. Najbardziej charakterystycznymi symptomami są:
- czerwone plamy pokryte śliską, srebrzystą łuską,
- swędzenie, które może znacząco wpływać na komfort codziennego życia,
- niewielkie wykwity na początku rozwoju, które z czasem mogą osiągać kilka centymetrów średnicy,
- zmiany najczęściej występujące na łokciach, kolanach, owłosionej części głowy oraz w dolnych partiach pleców.
W miarę pogłębiania się stanu chorobowego, może wystąpić zjawisko znane jako objawy Koebnera, które oznaczają, że zmiany skórne są w stanie rozwinąć się w wyniku niewielkich uszkodzeń, takich jak zadrapania. Co więcej, łuszczyca nie ogranicza się tylko do problemów ze skórą; może także prowadzić do bólu stawów, co jest szczególnie powszechne w przypadku łuszczycy stawowej. To zjawisko może znacząco obniżać jakość życia osób dotkniętych tą chorobą. Uciążliwe objawy, dodatkowo wzmacniane intensywnym świądem, wymagają starannej diagnozy oraz adekwatnego leczenia.
Jak rozpoznać objaw świecy stearynowej i objaw Auspitza?
Objaw świecy stearynowej oraz objaw Auspitza to kluczowe wskaźniki, które można wykorzystać w diagnostyce łuszczycy.
Pierwszy z nich, objaw świecy stearynowej, obserwuje się, gdy z blaszki łuszczycowej usuwane są łuski. Wówczas odsłonięta skóra zyskuje gładką, błyszczącą powierzchnię, nawiązując do wyglądu świecy. To zjawisko wskazuje na obecność stanu zapalnego i ma zasadnicze znaczenie przy ocenie zmian skórnych.
Z kolei objaw Auspitza objawia się w momencie, gdy po delikatnym zadrapaniu skóry ujawnia się kropla krwi. To krwawienie jest rezultatem uszkodzenia drobnych naczyń krwionośnych tuż pod skórą, co jest cechą charakterystyczną dla zmian związanych z łuszczycą.
Oba te objawy stanowią cenne narzędzia diagnostyczne, które w dużym stopniu wspierają specjalistów w prawidłowym rozpoznawaniu łuszczycy.
Jak działa zjawisko Koebnera w łuszczycy?
Zjawisko Koebnera w łuszczycy to fascynujący proces, w którym różnego rodzaju urazy skóry – takie jak zadrapania, oparzenia czy otarcia – mogą przekształcać się w nowe zmiany chorobowe w miejscach uszkodzenia. To pokazuje, jak wrażliwa jest skóra osób cierpiących na tę chorobę na zewnętrzne czynniki.
Praktycznie rzecz biorąc, każde nieostrożne podrażnienie czy uraz mogą przyczynić się do powstawania dodatkowych wykwitów. Dlatego kluczowe jest, aby pacjenci z łuszczycą z dużą uwagą unikali sytuacji mogących prowadzić do kontuzji. W ten sposób można skutecznie ograniczyć nasilenie objawów.
Badania potwierdzają, że fenomen Koebnera występuje z wyjątkową intensywnością wśród osób z łuszczycą. Jego mechanizm może mieć swoje korzenie w nieprawidłowej reakcji układu immunologicznego i nadmiernym wzroście komórek skóry. Świadomość, jak działa zjawisko Koebnera, daje pacjentom narzędzia do lepszego zarządzania swoją chorobą oraz podejmowania działań mających na celu zminimalizowanie ryzyka pojawienia się nowych problemów skórnych.
Jakie zmiany skórne występują w łuszczycy plackowatej i krostkowej?
W łuszczycy plackowatej na skórze pojawiają się charakterystyczne czerwone plamy, które pokryte są srebrzystymi łuskami. Zazwyczaj towarzyszy im swędzenie, a zmiany chorobowe najczęściej występują na:
- łokciach,
- kolanach,
- skórze głowy.
Te łuski powstają na skutek nadmiernej produkcji komórek naskórka, co prowadzi do ich nagromadzenia na powierzchni skóry.
W przypadku łuszczycy krostkowej skóra przybiera czerwony kolor i staje się opuchnięta. Na jej powierzchni mogą pojawić się bolesne pęcherzyki wypełnione ropą; ich pęknięcie prowadzi do owrzodzeń oraz nadżerek. Oba typy choroby wywołują znaczny dyskomfort i wpływają na jakość życia pacjentów, często ograniczając ich aktywnność fizyczną oraz negatywnie oddziałując na stan psychiczny. Z tego powodu istotne jest, aby osoby z takimi objawami nie wahały się szukać profesjonalnej pomocy medycznej, by złagodzić swoje dolegliwości.
Jakie są objawy i skutki łuszczycy stawowej i paznokci?
Łuszczyca stawowa i paznokciowa to poważne komplikacje, które mogą dotknąć osoby zmagające się z łuszczycą. W przypadku łuszczycy stawowej występuje przewlekłe zapalenie stawów, co prowadzi do bólu, obrzęków oraz ograniczeń w zakresie ruchomości. Osoby borykające się z tym stanem często odczuwają intensywny dyskomfort, który może znacznie utrudniać codzienne funkcjonowanie, a także negatywnie wpływać na jakość snu.
Szacuje się, że około 30% pacjentów z łuszczycą doświadcza łuszczycy stawowej. Ta forma schorzenia może prowadzić do zniekształceń w obrębie stawów, a w dłuższym czasie skutkować ich trwałym uszkodzeniem. Dodatkowe konsekwencje mogą obejmować:
- trudności w poruszaniu się,
- obniżoną zdolność do wykonywania podstawowych czynności.
Natomiast łuszczyca paznokci manifestuje się pękaniem, deformacjami oraz łuszczeniem się paznokci, co znacząco osłabia ich strukturę, jednocześnie prowadząc do problemów estetycznych. Te zmiany mogą wywoływać ból oraz dyskomfort, co z kolei wpływa negatywnie na samopoczucie psychiczne pacjentów.
Dlatego kluczowe jest, aby osoby doświadczające tych objawów zasięgały porady medycznej w celu wczesnego zdiagnozowania i leczenia. Skuteczna interwencja ma potencjał do znacznego poprawienia jakości życia oraz złagodzenia dolegliwości.
Jakie są metody leczenia miejscowego łuszczycy?
Leczenie miejscowe łuszczycy odgrywa istotną rolę w łagodzeniu jej objawów. W jego ramach wykorzystuje się różnorodne preparaty, które wspierają ten proces. Do podstawowych środków należą:
- preparaty złuszczające,
- nawilżające balsamy,
- leki zawierające kortykosteroidy.
Preparaty złuszczające, takie jak kwas salicylowy, skutecznie usuwają martwy naskórek oraz łuski, co ułatwia wchłanianie innych leków w skórę. Z kolei nawilżające balsamy przyczyniają się do poprawy stanu skóry, zapobiegając jej wysychaniu oraz łuszczeniu.
Kąpiele solankowe również oferują znaczną ulgę. Dzięki nim można zmniejszyć swędzenie i nawilżyć skórę, co znacznie podnosi komfort życia pacjentów. W terapii miejscowej kluczowe jest dostosowanie podejścia do indywidualnych potrzeb pacjenta oraz ścisła współpraca z dermatologiem, aby skutecznie zareagować na stopień zaawansowania łuszczycy.
Jak przebiega leczenie ogólne i systemowe łuszczycy?
Leczenie łuszczycy ogólnej i systemowej staje się niezbędne, kiedy zmiany skórne obejmują więcej niż 10% powierzchni ciała. W takich sytuacjach lekarze zazwyczaj sięgają po terapie systemowe, które mogą znacząco poprawić komfort życia osób borykających się z tym schorzeniem. Do najważniejszych leków należą:
- metotreksat,
- cyklosporyna A,
- terapia biologiczna, w której wykorzystywane są przeciwciała monoklonalne do regulacji odpowiedzi immunologicznej.
Metotreksat jest często wybieranym środkiem w terapii łuszczycy z uwagi na swoje działanie immunosupresyjne, które hamuje niekontrolowany wzrost keratynocytów. Cyklosporyna A wpływa z kolei na limfocyty T, co prowadzi do zmniejszenia stanu zapalnego. Terapia biologiczna, z preparatami takimi jak adalimumab czy ustekinumab, kieruje się na specyficzne aspekty reakcji immunologicznej.
Połączenie różnych metod w terapii, zwane terapią skojarzoną, okazuje się szczególnie efektywne. W praktyce może obejmować:
- synergiczne użycie leczenia ogólnego oraz lokalnego,
- fototerapię.
Taki zintegrowany sposób działania zwiększa skuteczność terapii przy równoczesnym minimalizowaniu skutków ubocznych. Ostateczny wybór strategii leczenia powinien być ściśle dopasowany do potrzeb konkretnego pacjenta, biorąc pod uwagę nasilenie choroby oraz indywidualną reakcję na kurację. Ważne jest również, aby pacjent regularnie konsultował się z dermatologiem, co umożliwi dostosowanie terapii do zmieniającego się stanu zdrowia.
Jak działa terapia biologiczna i immunoterapia w łuszczycy?
Terapie biologiczne i immunoterapia to innowacyjne podejścia do leczenia łuszczycy, które są szczególnie korzystne w przypadku najcięższych postaci tej choroby. ich głównym zadaniem jest modulowanie układu odpornościowego, co umożliwia redukcję stanu zapalnego oraz lepsze kontrolowanie objawów, przynosząc tym samym ulgę chorym.
Leki biologiczne, stosowane w formie zastrzyków, zostały starannie opracowane, aby celować w konkretne cytokiny, które mają kluczowe znaczenie w procesach zapalnych towarzyszących łuszczycy. Do najnowszych odkryć w tej dziedzinie należą:
- inhibitory interleukiny 17,
- inhibitory interleukiny 23.
Wyniki badań dowodzą ich wysokiej skuteczności w łagodzeniu objawów, zwłaszcza u pacjentów, którzy nie uzyskali poprawy po zastosowaniu tradycyjnych metod leczenia.
Immunoterapia zaś może przyczynić się do osiągnięcia długoterminowej remisji choroby. Działa ona poprzez identyfikację i redukcję nieprawidłowych reakcji immunologicznych organizmu. Dzięki tym nowoczesnym metodom pacjenci mają szansę na znaczną poprawę jakości życia, co czyni je istotnym krokiem w walce z łuszczycą.
Jakie leki stosuje się w terapii łuszczycy, takie jak metotreksat i cyklosporyna A?
W leczeniu łuszczycy wykorzystuje się różnorodne leki, w tym metotreksat i cyklosporynę A, które okazują się szczególnie efektywne w przypadku cięższych postaci tej choroby.
Metotreksat działa na zasadzie blokowania nadmiernego wzrostu komórek skóry, co przyczynia się do redukcji stanów zapalnych oraz łuszczenia naskórka. Ważne jest, aby dawkowanie tego leku było dokładnie nadzorowane przez lekarza, ponieważ mogą wystąpić niepożądane skutki, takie jak:
- uszkodzenie wątroby,
- obniżenie liczby krwinek.
Cyklosporyna A działa poprzez osłabienie odpowiedzi immunologicznej organizmu, co również sprzyja ograniczeniu objawów łuszczycy. W przypadku tego leku konieczne są regularne badania kontrolne, aby zminimalizować ryzyko wystąpienia działań niepożądanych, takich jak:
- uszkodzenie nerek,
- podwyższone ciśnienie krwi.
Oba leki mogą prowadzić do znaczącej poprawy stanu pacjenta. Warto jednak pamiętać, że ich stosowanie wymaga ścisłej kontroli przez specjalistów, co zapewnia pacjentom zarówno bezpieczeństwo, jak i efektywność terapii. Regularne badania oraz ocena skutków ubocznych stają się kluczowe w leczeniu łuszczycy przy użyciu metotreksatu i cyklosporyny A.
Jakie znaczenie ma fototerapia w leczeniu łuszczycy?
Fototerapia ma kluczowe znaczenie w terapii łuszczycy, wykorzystując promieniowanie UV do naświetlania miejsc dotkniętych chorobą. Ta metoda potrafi znacząco złagodzić objawy, takie jak:
- swędzenie,
- zaczerwienienie,
- stany zapalne.
W rezultacie wpływa na poprawę jakości życia pacjentów.
W fototerapii używa się różnych długości fal UV, z których najczęściej spotyka się UVB oraz UVA. UVB jest skuteczne w ograniczaniu łuszczenia naskórka i zmniejszaniu stanu zapalnego. Z kolei UVA, zazwyczaj w połączeniu z lekami, takimi jak psoralen, wspiera proces gojenia i regeneracji skóry.
Badania dowodzą, że fototerapia jest bardzo efektywna w redukcji ciężkości zmian łuszczycowych u wielu osób. Możliwe są różne formy jej stosowania:
- korzystanie z sesji u specjalisty,
- stosowanie lamp UV w zaciszu domowym.
To zwiększa dostępność tej metody.
Warto podkreślić, że fototerapia nie jest jedynym dostępnym sposobem leczenia. Często jest łączona z innymi terapiami, takimi jak:
- leczenie miejscowe,
- leczenie systemowe.
To wzmacnia jej skuteczność. Przed rozpoczęciem fototerapii zaleca się konsultację z dermatologiem, aby ustalić właściwy plan terapeutyczny, dopasowany do indywidualnych potrzeb pacjenta.
Jak pielęgnować skórę przy łuszczycy, aby poprawić nawilżenie i złuszczanie?
Aby skutecznie zadbać o skórę cierpiącą na łuszczycę, warto skoncentrować się na dwóch istotnych aspektach: nawilżaniu oraz złuszczaniu. Kluczowe jest regularne stosowanie balsamów nawilżających, które pomagają utrzymać odpowiedni poziom wilgoci, redukując uczucie suchości. Wybierając kosmetyki, warto postawić na te z naturalnymi składnikami, jak masło shea czy oleje roślinne, które dodatkowo wspierają regenerację skóry.
W przypadku złuszczania, preparaty bogate w kwasy, takie jak kwas salicylowy czy mlekowy, odgrywają istotną rolę w eliminacji martwego naskórka oraz łusek. Dzięki ich działaniu skóra staje się gładsza i bardziej promienna, a ich regularne stosowanie może przynieść ulgę oraz poprawić ogólny wygląd cery.
Innym efektywnym sposobem na łagodzenie objawów łuszczycy są kąpiele w solankach. Sól mineralna wykazuje działanie przeciwzapalne i nawilżające, co może przynieść ukojenie w trudnych chwilach.
Pamiętaj, aby codzienne nawilżanie skóry stało się nieodłącznym elementem Twojej rutyny. Najlepsze rezultaty osiągniesz, gdy nałożysz kosmetyki zaraz po kąpieli, na lekko wilgotną skórę – wtedy składniki nawilżające lepiej się wchłaniają. Regularność w pielęgnacji jest kluczowa i może istotnie poprawić zarówno stan skóry, jak i jakość życia osób z łuszczycą.
Jaka dieta i suplementacja wspierają leczenie łuszczycy?
Dietetyka odgrywa niezwykle ważną rolę w terapii łuszczycy. Właściwe odżywianie nie tylko łagodzi objawy, ale także może podnieść efektywność leczenia. Specjaliści często zalecają dietę śródziemnomorską, która jest bogata w kwasy tłuszczowe omega-3 oraz witaminę D.
Dieta tego typu opiera się na:
- świeżych warzywach,
- owocach,
- produktach pełnoziarnistych,
- zdrowych tłuszczach.
Te składniki odżywcze pomagają w regulacji stanów zapalnych w organizmie. Kwasy omega-3 znajdziemy m.in. w tłustych rybach, takich jak łosoś czy makrela, a także w orzechach i nasionach. Ich spożycie przyczynia się do zmniejszenia stanów zapalnych oraz wspiera kondycję skóry.
Nie można również zapominać o roli witaminy D w procesie leczenia łuszczycy. Ta witamina reguluje funkcjonowanie układu immunologicznego, co może przynieść ulgę osobom cierpiącym na tę chorobę. U wielu pacjentów z łuszczycą występuje niedobór witaminy D, więc jej suplementacja może okazać się bardzo korzystna.
Z drugiej strony, warto starać się unikać:
- produktów mocno przetworzonych,
- tłustych dań,
- alkoholu.
ponieważ mogą one nasilać objawy. Zrównoważona dieta, bogata w błonnik, witaminy i minerały, przyczynia się do ogólnej poprawy zdrowia i może prowadzić do wydłużenia okresów remisji. Dobrym pomysłem jest także wprowadzenie przypraw o działaniu przeciwzapalnym, na przykład kurkumy, która dodatkowo wzbogaci smak potraw.
Jak stres i czynniki środowiskowe wpływają na nasilenie łuszczycy?
Stres i czynniki środowiskowe mają znaczący wpływ na zaostrzenie łuszczycy, autoimmunologicznej choroby charakteryzującej się nadmiernym wzrostem komórek skóry. Zarówno stres emocjonalny, jak i fizyczny mogą pogarszać sytuację osób cierpiących na tę dolegliwość. Różnorodne zmiany hormonalne oraz osłabienie systemu odpornościowego często towarzyszą temu stanowi. Wysoki poziom stresu skutkuje nasileniem takich objawów jak czerwone plamy, a także swędzenie i łuszczenie się skóry.
Na przebieg łuszczycy wpływają także czynniki środowiskowe. Na przykład:
- zmiany temperatury,
- zanieczyszczenie powietrza,
- kontakt z substancjami drażniącymi.
Ekspozycja na te elementy nie tylko zwiększa stan zapalny w organizmie, ale także prowadzi do większej wrażliwości skóry. Dodatkowo, zmienne warunki atmosferyczne, takie jak niskie temperatury czy wysoka wilgotność, oddziałują na nawilżenie skóry, co może potęgować objawy choroby.
Z tego powodu, skuteczne zarządzanie stresem oraz unikanie negatywnych czynników środowiskowych odgrywają kluczową rolę w terapii łuszczycy. Psychoterapia, techniki relaksacyjne i odpowiednia pielęgnacja skóry mogą przynieść ulgę oraz poprawić jakość życia osób zmagających się z tą chorobą.
Jak radzić sobie z przewlekłym charakterem i remisją choroby?
Radzenie sobie z przewlekłą łuszczycą wymaga szerokiego i zróżnicowanego podejścia. Przede wszystkim, regularna pielęgnacja skóry odgrywa kluczową rolę. Stosowanie nawilżających kremów oraz preparatów łagodzących podrażnienia może przynieść dużo ulgi i poprawić ogólną kondycję naskórka.
Aby uzyskać remisję objawów, warto wprowadzić zdrowe nawyki do codziennego życia:
- dieta obfitująca w kwasy tłuszczowe omega-3, witaminy i minerały wspiera regenerację skóry,
- unikanie stresujących sytuacji jest istotnym elementem w zapobieganiu zaostrzeniu dolegliwości,
- techniki relaksacyjne, takie jak joga czy medytacja, pomagają w radzeniu sobie ze stresem i poprawiają samopoczucie.
Nie można zapominać o monitorowaniu objawów. Regularne wizyty u specjalisty umożliwiają bieżące dostosowywanie leczenia do stanu zdrowia pacjenta. Dzięki konsekwentnemu przestrzeganiu tych wskazówek, osoby z przewlekłą łuszczycą mogą znacząco poprawić jakość swojego życia i cieszyć się dłuższymi okresami remisji.
Jakie są psychologiczne skutki łuszczycy, takie jak depresja i zaburzenia samooceny?
Łuszczyca ma ogromny wpływ na samopoczucie psychiczne ludzi. Często prowadzi do depresji oraz obniżonej samooceny. Objawy skórne są źródłem dyskomfortu, wstydu oraz lęku przed oceną ze strony innych, co znacząco obniża ogólną jakość życia. Badania wskazują, że wskaźnik depresji wśród osób z łuszczycą jest wyższy niż w populacji ogólnej. Dodatkowo, izolacja społeczna związana z stygmatyzacją pogarsza ich kondycję emocjonalną i potęguje uczucie samotności.
Wspieranie psychiczne odgrywa kluczową rolę w leczeniu tej choroby. Terapeuci mogą wesprzeć pacjentów w opracowywaniu skutecznych strategii radzenia sobie z trudnymi emocjami oraz w pracy nad budowaniem pozytywnego obrazu siebie. Grupy wsparcia z kolei dostarczają nie tylko przydatnych informacji, ale także poczucia przynależności. Integracja terapii w plan leczenia może znacząco poprawić jakość życia osób z łuszczycą, przyczyniając się do złagodzenia psychicznych objawów związanych z tą przewlekłą chorobą.

Najnowsze komentarze