Zmiany skórne są często niedocenianym, lecz istotnym objawem chorób reumatycznych, które mogą być pierwszym sygnałem, że coś niepokojącego dzieje się w organizmie. Wiele z tych schorzeń, takich jak toczeń rumieniowaty układowy czy twardzina, ma specyficzne manifestacje skórne, które mogą wprowadzać w błąd i być mylone z innymi dolegliwościami. Ich rozpoznanie i ocena są kluczowe dla właściwej diagnostyki i leczenia, a także dla poprawy jakości życia pacjentów. W świecie medycyny, zrozumienie tych objawów staje się niezbędne, by skutecznie walczyć z chorobami reumatycznymi, które coraz częściej dotykają ludzi w różnym wieku.
Czym są zmiany skórne w chorobach reumatycznych?
Zmiany skórne związane z chorobami reumatycznymi odgrywają kluczową rolę jako jeden z istotnych objawów. Mogą pojawiać się na różnych etapach tych schorzeń, często w formie:
- rumienia na twarzy,
- wykwitów skórnych,
- zwiększonej wrażliwości na światło.
Schorzenia takie jak toczeń rumieniowaty układowy, twardzina czy młodzieńcze zapalenie skórno-mięśniowe charakteryzują się specyficznymi zmianami skórnymi, które są niezbędne do postawienia trafnej diagnozy.
Warto jednak zaznaczyć, że te symptomy mogą być mylone z innymi dolegliwościami. Na przykład atopowe zapalenie skóry czy łuszczyca często mają podobny wygląd. Dlatego proces diagnostyki różnicowej odgrywa kluczową rolę w skutecznej identyfikacji źródła problemów. Wiele osób zauważa zmiany skórne jako pierwszy sygnał, który skłania je do odwiedzenia reumatologa. Wczesne rozpoznanie i zrozumienie, jakie zmiany skórne są związane z chorobami reumatycznymi, mogą znacznie przyczynić się do efektywnego leczenia i lepszego zarządzania stanem zdrowia.
Jakie są najczęstsze objawy skórne w chorobach reumatycznych?
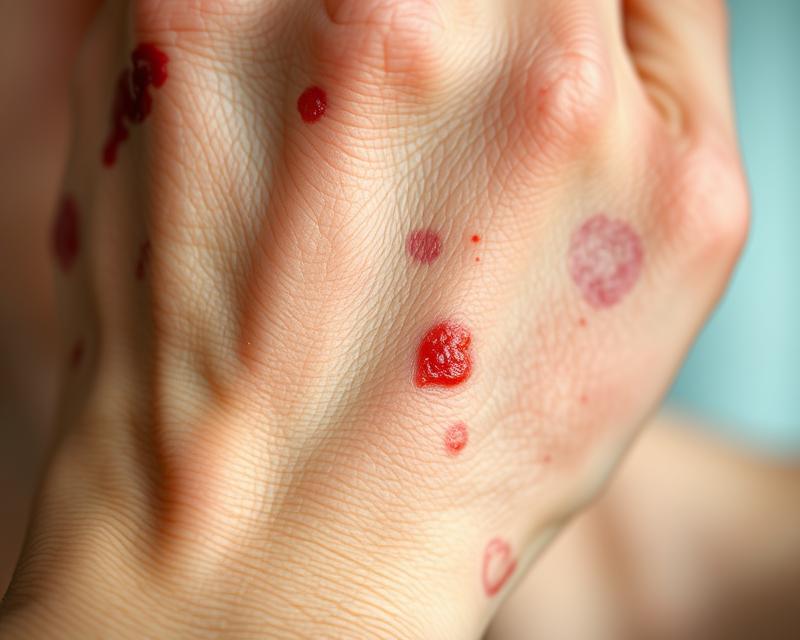
Najbardziej powszechnymi objawami skórnymi w chorobach reumatycznych są wszelkiego rodzaju zmiany, które mogą znacząco obniżyć komfort życia pacjenta. Wysypka jest jednym z najbardziej widocznych symptomów, przybierając formę czerwonych plam czy grudek na skórze. Rumień na twarzy, zwłaszcza w okolicach policzków, jest szczególnie charakterystyczny dla niektórych schorzeń, jak toczeń rumieniowaty.
Te skórne zmiany mogą również pojawić się w innych częściach ciała, a ich różnorodność często odgrywa kluczową rolę w diagnostyce. Objawy skórne nie tylko wpływają na aparycję, lecz także mogą występować równolegle z symptomy narządowymi, co znacznie komplikuje proces ich identyfikacji.
- pacjenci z reumatoidalnym zapaleniem stawów nierzadko zmagają się z guzami reumatoidalnymi,
- te guzki również są zaliczane do objawów skórnych,
- w przypadku choroby Still’a, wysypki mogą wystąpić podczas epizodów gorączkowych.
- z tego względu wczesne rozpoznanie oraz identyfikacja tych symptomów jest niezwykle ważna,
- aby postawić trafną diagnozę i wprowadzić odpowiednie leczenie.
Jakie zmiany skórne występują w toczniu rumieniowatym układowym?
Zmiany skórne w przebiegu tocznia rumieniowatego układowego (SLE) są niezwykle istotnym objawem tej choroby. Jednym z najbardziej charakterystycznych jest rumień twarzowy, który ma kształt motyla i obejmuje czoło, nos oraz policzki. Te skórne manifestacje są szczególnie podatne na działanie promieni słonecznych, co sprawia, że mogą się nasilać po ekspozycji na słońce.
Oprócz rumienia, osoby cierpiące na SLE mogą zmagać się z:
- osutkami grudkowymi,
- owrzodzeniami wokół uszu,
- owrzodzeniami w obrębie nosogardła,
- niebliznowaciejących łysieniem,
- zmianami skórnymi wskazującymi na progresję choroby.
Warto zauważyć, że zmiany skórne mogą wymagać przeprowadzenia dalszych badań, aby odpowiednio ocenić stan zdrowia pacjenta i dostosować leczenie do indywidualnych potrzeb.
Jak rozpoznać zmiany skórne w toczniu rumieniowatym noworodków?
Zmiany skórne występujące w toczniu rumieniowatym noworodków często mają nietypowy wygląd, co może prowadzić do mylnych diagnoz. Ukazywane wysypki bywają wrażliwe na światło, co wskazuje na ich powiązanie z tą chorobą. Często ich wygląd przypomina inne schorzenia dermatologiczne, dlatego niezwykle istotna jest diagnostyka różnicowa.
W praktyce klinicznej kluczowym elementem jest dokładna obserwacja wszelkich zmian u noworodków. Ważne jest, aby zwrócić uwagę na:
- wrażliwość na światło,
- ewentualne objawy towarzyszące, takie jak gorączka,
- zmiany w ogólnym stanie zdrowia.
Aby postawić trafną diagnozę, lekarz może zalecić wykonanie dodatkowych badań – na przykład:
- testów laboratoryjnych,
- testów dermatologicznych,
- które pozwolą potwierdzić obecność tocznia rumieniowatego.
Z uwagi na trudności w rozpoznawaniu symptomów u noworodków, współpraca z pediatrą i dermatologiem odgrywa kluczową rolę. Specjaliści posiadający doświadczenie w diagnozowaniu chorób skóry mogą znacząco wesprzeć proces diagnostyczny. Wczesne uchwycenie i zrozumienie zmian skórnych zwiększa szanse na skuteczne leczenie oraz może zapobiec powikłaniom związanym z tą chorobą.
Jakie są dermatologiczne manifestacje twardziny?
Twardzina, powszechnie znana także jako skleroderma, objawia się różnorodnymi, charakterystycznymi zmianami skórnymi. Jednym z najbardziej zauważalnych symptomów jest utrata elastyczności skóry, która może prowadzić do niewielkich zmian w jej teksturze. Te symptomy zwykle pojawiają się na kończynach, ale nie są ograniczone tylko do tej części ciała – mogą także występować w innych obszarach.
Często można zaobserwować blizny atroficzne, które powstają w wyniku zaników skóry. Pacjenci z twardziną często zauważają, że ich zmiany skórne są wrażliwe na światło, co potrafi znacznie pogorszyć stan ich skóry. W przypadku twardziny ograniczonej, która występuje przeważnie u dziewcząt, mogą pojawić się dodatkowe problemy dermatologiczne, takie jak:
- naczyniaki,
- blizny,
- zmiany barwnikowe.
Dermatologiczne manifestacje twardziny mogą mieć istotny wpływ na jakość życia pacjentów. Dlatego niezwykle ważne jest, aby osoby dotknięte tą chorobą miały stały dostęp do specjalistycznej opieki dermatologicznej.
Jakie zmiany skórne są charakterystyczne dla młodzieńczego zapalenia skórno-mięśniowego?
Młodzieńcze zapalenie skórno-mięśniowe (JDM) manifestuje się poprzez specyficzne zmiany skórne, które mogą sugerować obecność choroby. Najbardziej charakterystycznym objawem jest heliotropowy rumień, który zwykle pojawia się na powiekach oraz wokół nosa. Te zmiany skórne są szczególnie wrażliwe na światło i często stają się bardziej intensywne pod wpływem promieni słonecznych.
Dodatkowo, w przypadku JDM, można zauważyć wyraźny rumień w okolicach stawów, co może być oznaką zapalenia tkanek. U dzieci owrzodzenia w rejonie pachwin i pod pachami występują znacznie rzadziej niż u dorosłych.
Wczesne rozpoznanie tych objawów jest niezwykle ważne, ponieważ umożliwia wdrożenie skutecznej terapii oraz zmniejszenie ryzyka powikłań. Staranna obserwacja zmian skórnych pozwala na dostosowanie leczenia, co przyczynia się do poprawy jakości życia pacjentów z JDM.
Jak rozpoznać objaw heliotropowy i inne kluczowe wykwity skórne?
Objaw heliotropowy to wyjątkowy rodzaj rumienia, który często pojawia się w przypadku młodzieńczego zapalenia skórno-mięśniowego. Charakteryzuje się purpurowym zabarwieniem na twarzy, szczególnie wokół oczu, co może przypominać siniaki. Ten symptom, zazwyczaj występujący obok innych zmian skórnych, odgrywa kluczową rolę w procesie diagnostycznym tej choroby.
Inne znaczące zmiany skórne, które występują w chorobach reumatycznych, mogą przybierać różnorodne formy, takie jak:
- grudki,
- owrzodzenia,
- plamy.
W przypadku młodzieńczego zapalenia skórno-mięśniowego, zmiany te mogą pojawiać się także na klatce piersiowej, plecach oraz kończynach. Dokładne rozpoznanie tych zmian, oparte na obserwacji wzorców alteracji kształtu i koloru, jest niezbędne do postawienia właściwej diagnozy oraz rozpoczęcia efektywnego leczenia.
Właściwe dostrzeganie objawów wymaga bliskiej współpracy specjalistów z zakresu reumatologii i dermatologii. Tylko dzięki takiej kooperacji można skutecznie diagnozować i leczyć choroby reumatyczne, które czasami objawiają się w niecodzienny sposób.
Jakie zmiany skórne towarzyszą łuszczycowemu zapaleniu stawów?
Łuszczycowe zapalenie stawów (ŁZS) często idzie w parze z widocznymi zmianami skórnymi, które mogą poważnie wpływać na samopoczucie chorych. Do najczęstszych objawów skórnych należą:
- łuski,
- zmiany rumieniowe,
- owrzodzenia.
Łuski pojawiają się wskutek nadmiernej produkcji komórek naskórka i mogą występować w różnych miejscach, głównie na łokciach, kolanach oraz owłosionej skórze głowy. Rumień to czerwone plamki, które mogą towarzyszyć świądowi lub bólowi, a owrzodzenia są bardziej zaawansowanym objawem, niosącym ryzyko poważnych infekcji skórnych oraz dużego dyskomfortu.
Wszystkie te objawy mogą znacząco obniżać jakość życia osób cierpiących na ŁZS. Dlatego tak istotne jest ich dokładne monitorowanie oraz skuteczne leczenie. Terapia obejmuje zarówno farmakoterapię, jak i techniki mające na celu złagodzenie objawów, co ma na celu poprawę ogólnych warunków życia pacjentów z tym schorzeniem. Ponadto, wsparcie ze strony dermatologa jest niezbędnym elementem kompleksowego podejścia do leczenia łuszczycowego zapalenia stawów.
Jakie objawy wskazują na reumatoidalne zapalenie stawów i guzy reumatoidalne?
Reumatoidalne zapalenie stawów (RZS) to przewlekła choroba autoimmunologiczna, która wpływa na wiele aspektów życia osób cierpiących na tę dolegliwość. Głównymi objawami są ból oraz obrzęk stawów. Na przykład, około 20-30% pacjentów doświadcza guzów reumatoidalnych, które mogą być znakiem poważniejszego przebiegu choroby.
Bóle stawów często występują symetrycznie i najczęściej dotyczą mniejszych stawów, takich jak te w palcach czy nadgarstkach. Pacjenci mogą także odczuwać sztywność, zwłaszcza rano lub po dłuższym czasie bez aktywności. Dodatkowo, obrzęki związane z stanami zapalnymi wpływają na ograniczenie ruchomości stawów, co może być bardzo uciążliwe.
Guzy reumatoidalne, które są twardymi zmianami podskórnymi, zwykle znajdują się w pobliżu stawów. Ich obecność jest istotnym wskaźnikiem trudniejszego przebiegu choroby. Dlatego osoby z RZS powinny być szczególnie starannie monitorowane, aby zapewnić im jak najlepszą opiekę i właściwą diagnostykę.
Jakie znaczenie ma objaw Raynauda w diagnostyce chorób reumatycznych?
Objaw Raynauda odgrywa kluczową rolę w rozpoznawaniu chorób reumatycznych. Może być sygnałem problemów z krążeniem oraz wskazywać na występowanie stanów zapalnych. To zjawisko charakteryzuje się nagłym skurczem naczyń krwionośnych, głównie w palcach rąk i nóg, co prowadzi do ich blednięcia oraz odczuwania chłodu. U pacjentów często pojawiają się również inne zmiany skórne, takie jak owrzodzenia czy zasinienia, które mogą sugerować rozwijającą się chorobę.
Właściwe zdiagnozowanie objawu Raynauda jest niezwykle istotne, ponieważ jest to często pierwszy znak wskazujący na choroby tkankowe, jak twardzina czy toczeń rumieniowaty układowy. Jego obecność skłania lekarzy do przeprowadzenia dalszych badań, co umożliwia wczesne wykrycie możliwych patologii.
Śledzenie objawu Raynauda pozwala ocenić efekty leczenia oraz ogólny stan pacjenta. To zjawisko nie jest tylko lokalnym symptomem; ma również związek z szerszymi problemami zdrowotnymi, co wymaga całościowego podejścia do diagnostyki.
Jakie są neutrofilowe zmiany skórne i jakie mają znaczenie kliniczne?
Zmiany skórne o charakterze neutrofilowym, takie jak pyoderma gangrenosum, są poważnymi schorzeniami, które objawiają się szybko rosnącymi owrzodzeniami. Te rany nie tylko wywołują dużą dolegliwość, ale także mogą drastycznie wpływać na jakość życia osób dotkniętych tymi problemami. Zwykle pojawiają się nagle i mogą występować w różnych lokalizacjach, głównie na kończynach.
Kliniczne znaczenie neutrofilowych zmian skórnych jest wyjątkowo istotne. Takie owrzodzenia mogą być sygnałem poważnych problemów zdrowotnych, w tym:
- zaawansowanych chorób reumatycznych,
- reakcji na leki,
- chorób autoimmunologicznych.
Dlatego wczesne zidentyfikowanie i właściwa interwencja są kluczowe, aby uniknąć ewentualnych komplikacji i pogorszenia stanu zdrowia pacjenta. Z tego powodu ocena dermatologiczna neutrofilowych zmian skórnych powinna być przeprowadzona niezwłocznie, a także należy rozważyć diagnozę innych towarzyszących schorzeń.
W procesie diagnozowania owrzodzeń skórnych warto także spojrzeć na ogólny stan zdrowia pacjenta. Neutrofilowe zmiany mogą wskazywać na zaostrzenie choroby reumatycznej, co czyni je kluczowym elementem w monitorowaniu oraz leczeniu pacjentów.
Jak przebiega diagnostyka różnicowa zmian skórnych w chorobach reumatycznych?
Diagnostyka różnicowa zmian skórnych w kontekście chorób reumatycznych ma ogromne znaczenie. Umożliwia ona odróżnienie symptomów typowych dla tych schorzeń od objawów występujących w innych dolegliwościach. Zmiany skórne mogą przybierać różnorodne formy, takie jak wysypki, grudki czy owrzodzenia, co nierzadko prowadzi do mylenia ich z innymi problemami skórnymi.
W procesie diagnostycznym kluczowym krokiem jest szczegółowy wywiad lekarski. Lekarz ocenia nie tylko lokalizację i cechy wykwitów, ale także bada ogólne objawy oraz historię chorób pacjenta, uwzględniając ewentualne czynniki zewnętrzne. Zrozumienie kontekstu klinicznego, w którym pojawiają się zmiany, jest niezwykle ważne dla postawienia właściwej diagnozy.
Dodatkowo, różne badania kliniczne, takie jak dermatoskopia, pomagają w analizie struktury i charakteru zmian skórnych. W przypadku wątpliwości można również zlecić badania histopatologiczne lub immunologiczne, które dostarczają istotnych informacji przydatnych w procesie diagnostyk. Przykładowo, w toczniu rumieniowatym układowym charakterystyczne zmiany dają się zauważyć podczas biopsji skóry.
Współpraca z dermatologiem odgrywa kluczową rolę w wykluczaniu innych chorób, takich jak:
- łuszczyca,
- atopowe zapalenie skóry,
- schorzenia wirusowe.
Taka zintegrowana strategia pozwala na trafną diagnozę i skuteczniejsze leczenie. Dzięki temu osoby borykające się z chorobami reumatycznymi mają szansę uniknąć powikłań, co z kolei znacząco podnosi ich jakość życia.
Jakie badania histologiczne i immunologiczne pomagają w diagnozie?
Badania histologiczne oraz immunologiczne odgrywają niezwykle istotną rolę w diagnozowaniu chorób reumatycznych. Analiza histologiczna tkanek skórnych umożliwia ocenę ich struktury oraz identyfikację nieprawidłowości, takich jak modyfikacje w włóknach elastycznych. Te zmiany mogą wskazywać na różnorodne schorzenia reumatyczne, na przykład toczeń rumieniowaty układowy czy twardzinę.
Niemniej jednak, badania histologiczne to tylko część układanki. W ramach techniki PCR oraz innych testów immunologicznych, takich jak:
- wykrywanie antygenów jądrowych,
- analiza poziomu przeciwciał,
- szczególnie przeciwciał ANA (przeciwjądrowych),
można uzyskać cenne informacje dotyczące aktywności choroby. Precyzyjna interpretacja wyników tych badań jest niezbędna do postawienia trafnej diagnozy. Dlatego tak ważne jest, aby osoby zajmujące się ich analizą miały odpowiednie kompetencje.
Rzetelna diagnoza często skutkuje efektywniejszym leczeniem oraz lepszym monitorowaniem stanu zdrowia pacjentów cierpiących na choroby reumatyczne.
Jakie są metody oceny i monitorowania zmian skórnych?
Ocena zmian skórnych, które występują w kontekście chorób reumatycznych, opiera się na różnych podejściach zarówno klinicznych, jak i histologicznych. Regularne monitorowanie stanu skóry odgrywa kluczową rolę w tym procesie, gdyż umożliwia lekarzom ocenę skuteczności terapii oraz postępów choroby. Starannie prowadzona dokumentacja zmian skórnych ma ogromne znaczenie, ponieważ pozwala dostosować leczenie do indywidualnych potrzeb pacjentów.
Podczas oceny zmian skórnych specjaliści dermatolodzy wykonują dokładne badania wizualne, aby zidentyfikować wszelkie niepokojące objawy. Do ich dyspozycji są także nowoczesne techniki, takie jak dermatoskopia, które umożliwiają analizę szczegółowych cech zmian. Histopatologia z kolei pozwala na mikroskopowe badanie tkanek, wydobywając cenne informacje dotyczące ich struktury oraz stopnia zaawansowania choroby.
Systematyczne monitorowanie stanu skóry jest niezbędne, gdyż pozwala na wczesne wykrycie pogorszenia stanu pacjenta lub oceny reakcji na leczenie. Na przykład, skala oceny zmian skórnych (Skin Severity Index) ułatwia ilościowe oszacowanie ciężkości oraz obszaru zajętej skóry, co jest niezwykle pomocne w codziennej praktyce.
Kombinacja powyższych metod, w połączeniu z regularnymi wizytami kontrolnymi, stanowi solidny fundament skutecznej terapii w zakresie zmian skórnych związanych z chorobami reumatycznymi.
Jakie leczenie stosuje się w terapii zmian skórnych w chorobach reumatycznych?
Leczenie zmian skórnych związanych z chorobami reumatycznymi opiera się na dwóch kluczowych metodach: terapii sterydowej oraz stosowaniu leków antycytokinowych. Steroidy mają silne działanie przeciwzapalne, co sprawia, że skutecznie łagodzą uciążliwe objawy. Dzięki nim następuje redukcja stanu zapalnego i obrzęków, co niewątpliwie pozytywnie wpływa na samopoczucie pacjentów.
W przypadku terapii antycytokinowej, leki takie jak inhibitory IL-6 i TNF-alfa, ukierunkowują się na hamowanie biologicznych czynników odpowiedzialnych za powstawanie niepożądanych zmian skórnych. Ich działanie jest bardziej precyzyjne, co zmniejsza ryzyko wystąpienia działań ubocznych, zwłaszcza w porównaniu do sterydów.
Pacjenci często doświadczają znacznej poprawy w jakości życia dzięki tym terapiom. Skuteczne zarządzanie zmianami skórnymi może znacząco wpłynąć na:
- ograniczenie odczuwanego bólu,
- poprawę ogólnego samopoczucia.
W przypadku choroby Stilla niezwykle istotne jest przyjęcie holistycznego podejścia, ponieważ zmiany skórne mogą być oporne na leczenie przy zastosowaniu wyłącznie środków miejscowych.
Ważnym elementem skutecznej terapii jest również regularna współpraca z dermatologiem oraz reumatologiem. Dzięki tym konsultacjom możliwe jest:
- śledzenie postępów leczenia,
- dostosowywanie terapii do indywidualnych potrzeb pacjenta,
- osiągnięcie jak najlepszych rezultatów.
Jak działa sterydoterapia i leki antycytokinowe na zmiany skórne?
Sterydoterapia oraz leki antycytokinowe odgrywają kluczową rolę w leczeniu problemów skórnych, które towarzyszą chorobom reumatycznym. Sterydy, zarówno w formie doustnej, jak i miejscowej, skutecznie redukują stany zapalne. Dzięki ich działaniu obrzęki, zaczerwienienia i świąd stają się mniej dokuczliwe, a proces regeneracji skóry ulega przyspieszeniu. Na przykład, steroidowe maści bardzo dobrze sprawdzają się w łagodzeniu objawów reumatoidalnego zapalenia stawów oraz tocznia rumieniowatego układowego.
Z kolei leki antycytokinowe, takie jak inhibitory interleukin, bezpośrednio oddziałują na procesy zapalne w organizmie, co pozwala znacząco zmniejszyć objawy skórne, takie jak:
- wypryski,
- rumień,
- inny objaw związany z przewlekłym stanem zapalnym.
Są one zazwyczaj stosowane u pacjentów cierpiących na umiarkowane lub ciężkie formy chorób reumatycznych, w sytuacjach, gdy tradycyjne terapie okazują się niewystarczające.
Należy jednak pamiętać, że obie metody wymagają dokładnego monitorowania, ponieważ mogą prowadzić do działań niepożądanych, takich jak:
- osłabienie układu odpornościowego,
- wzrost ryzyka infekcji.
Dlatego tak istotne jest, aby terapia była dostosowana do indywidualnych potrzeb pacjenta, uwzględniając specyfikę zmian skórnych oraz ogólny stan jego zdrowia.
Jakie są zasady rehabilitacji, diety i aktywności fizycznej przy chorobach reumatycznych?
Rehabilitacja, odpowiednia dieta oraz aktywność fizyczna stanowią fundamenty w leczeniu chorób reumatycznych.
Rehabilitacja koncentruje się na poprawie sprawności fizycznej oraz łagodzeniu bólu. Kluczowe jest, aby programy rehabilitacyjne były skrojone na miarę potrzeb każdego pacjenta. Powinny obejmować:
- ćwiczenia wzmacniające,
- ćwiczenia elastyczności,
- ćwiczenia relaksacyjne.
Tego rodzaju programy sprzyjają mobilności stawów oraz mogą redukować odczucia bólowe.
Dieta ma ogromne znaczenie zarówno w profilaktyce, jak i terapii chorób reumatycznych. Powinna być bogata w:
- kwasy tłuszczowe omega-3,
- witaminy,
- minerały o działaniu przeciwzapalnym.
Na przykład, regularne włączanie do diety pełnoziarnistych produktów, różnorodnych warzyw i owoców, a także ograniczenie spożycia tłuszczów nasyconych i cukrów, korzystnie wpływa na zdrowie stawów. Utrzymywanie prawidłowej wagi ciała ma również duże znaczenie, gdyż nadwaga zwiększa obciążenie stawów, co może prowadzić do ich uszkodzeń.
Aktywność fizyczna powinna być regularna i dostosowana do możliwości danej osoby. Warto łączyć:
- ćwiczenia aerobowe, takie jak chodzenie czy pływanie,
- trening siłowy,
- ćwiczenia zwiększające elastyczność.
Taki aktywny styl życia wspiera zarówno zdrowie stawów, jak i ogólną kondycję, co przyczynia się do podniesienia jakości życia osób borykających się z chorobami reumatycznymi.
Personalizacja rehabilitacji, diety i aktywności fizycznej w zależności od indywidualnych potrzeb pacjenta może przynieść znaczne korzyści zdrowotne i poprawić jego samopoczucie.
Jakie powikłania skórne mogą wystąpić w przebiegu przewlekłego procesu zapalnego?
Przewlekły stan zapalny związany z chorobami reumatycznymi może prowadzić do licznych problemów skórnych, które znacznie wpływają na jakość życia pacjentów. Oto niektóre z najczęściej występujących powikłań:
- owrzodzenia powstające w wyniku długotrwałego zapalenia oraz złego krążenia krwi,
- blizny atroficzne, które pojawiają się po ustąpieniu zmian zapalnych,
- zmiany skórne związane z neutrofilami, które są charakterystyczne dla osób z przewlekłymi chorobami zapalnymi.
Dokładna ocena tych problemów oraz skuteczne leczenie są niezwykle ważne, aby uniknąć kolejnych uszkodzeń skóry. To także przyczynia się do poprawy codziennego życia pacjentów. Właściwa współpraca między dermatologiem a lekarzem prowadzącym jest niezbędna, aby wdrożyć odpowiednie strategie terapeutyczne, dostosowane do indywidualnych potrzeb pacjenta.
Jak zapobiegać niepełnosprawności związanej ze zmianami skórnymi w chorobach reumatycznych?
Zapobieganie niepełnosprawności związanej z chorobami skóry w kontekście schorzeń reumatycznych ma ogromne znaczenie dla codziennego życia pacjentów. Wczesne wykrywanie problemów skórnych jest kluczowe, aby skutecznie identyfikować i leczyć objawy. Systematyczne wizyty u dermatologa i reumatologa pozwalają na szybką interwencję w momencie wystąpienia nowych symptomów.
Edukacja pacjentów odgrywa niezwykle ważną rolę; uświadamianie ich na temat objawów oraz znaczenia regularnego monitorowania stanu zdrowia może znacząco wpłynąć na zapobieganie dalszemu postępowi choroby oraz związanej z nią niepełnosprawności. Informowanie o skutkach zmian skórnych sprawia, że pacjenci stają się bardziej zaangażowani w swój proces leczenia.
Rehabilitacja, uwzględniająca zarówno aspekty fizyczne, jak i emocjonalne, jest nieodzownym elementem utrzymania sprawności pacjentów. Opracowywanie odpowiednich programów rehabilitacyjnych oraz dostosowanie ćwiczeń do indywidualnych możliwości pacjentów znacząco pomagają w ograniczaniu skutków zmian skórnych.
Właściwa dieta, bogata w przeciwutleniacze i składniki odżywcze, ma istotny wpływ na zdrowie skóry, a także na ogólną kondycję organizmu. Zrównoważone odżywianie wspiera proces rehabilitacji, przyczyniając się do lepszego samopoczucia pacjentów.

Najnowsze komentarze