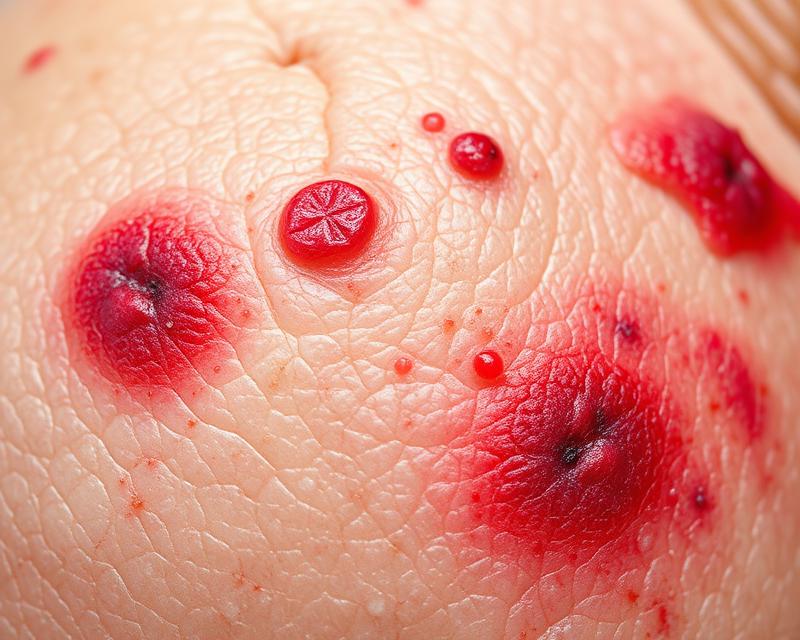
Zakaźne choroby skóry to temat, który dotyka nas wszystkich, niezależnie od wieku czy stylu życia. Wystarczy chwilowy kontakt z zarażoną osobą lub przedmiotem, aby stać się ofiarą bakterii, wirusów, grzybów czy pasożytów, które mogą zaatakować naszą skórę. Objawy tych infekcji potrafią być nie tylko nieprzyjemne, ale także mogą prowadzić do poważnych komplikacji zdrowotnych. W dobie zwiększonej mobilności i obcowania z innymi ludźmi, zrozumienie, jak działają te patogeny oraz jak skutecznie się przed nimi bronić, staje się kluczowe. Higiena skóry i świadomość zagrożeń to fundamenty, które mogą ochronić nas przed nieprzyjemnymi niespodziankami.
Co to są zakaźne choroby skóry?
Zakaźne choroby skóry to dolegliwości spowodowane przez różnorodne patogeny, takie jak bakterie, wirusy, grzyby i pasożyty. Takie infekcje mogą pojawić się na skórze w wyniku kontaktu z osobami lub przedmiotami, które już są zakażone. Dlatego wyjątkowo istotne jest dbanie o higienę ciała, ponieważ brak odpowiedniej czystości może zwiększać ryzyko zachorowania.
Objawy tych chorób mogą być bardzo zróżnicowane:
- ból i pieczenie,
- zmiany skórne, takie jak pęcherze,
- plamy,
- strupy.
Leczenie tych schorzeń jest ściśle uzależnione od rodzaju patogenu:
- w infekcjach wywołanych przez bakterie stosuje się antybiotyki,
- w przypadku wirusowych wykorzystuje się leki przeciwwirusowe,
- w sytuacjach zainfekowanych grzybami – środki przeciwgrzybicze.
Zakaźne choroby skóry mogą znacząco obniżyć komfort życia pacjentów, dlatego wczesne rozpoznanie schorzenia i odpowiednia terapia są kluczowe.
Jakie patogeny wywołują zakaźne choroby skóry?
Zakaźne choroby skóry powstają w wyniku działania różnych patogenów, które możemy podzielić na cztery główne kategorie: bakterie, wirusy, grzyby i pasożyty.
Bakterie, takie jak gronkowce (np. Staphylococcus aureus) oraz paciorkowce (np. Streptococcus pyogenes), najczęściej odpowiadają za infekcje skórne. To właśnie one powodują schorzenia, jak liszajec czy czyrak. Niezbędne jest odpowiednie leczenie, ponieważ niedopatrzenia mogą prowadzić do poważnych komplikacji.
W wirusów również mają swój udział w chorobach skóry, wśród nich wymienia się:
- wirus opryszczki (Herpes simplex),
- wirus HPV, który może powodować brodawki i niektóre nowotwory,
- wirus ospy wietrznej (Varicella zoster), wywołujący ospę i półpasiec.
Grzyby, takie jak dermatofity oraz drożdże, są kolejnym czynnikiem odpowiedzialnym za skórne infekcje, przyczyniają się do różnych chorób grzybiczych, między innymi:
- grzybicy stóp,
- paznokci oraz skóry głowy.
Te infekcje często objawiają się swędzeniem oraz zaczerwienieniem.
Pasożyty, do których należą m.in. wszy (np. Pediculus capitis) oraz świerzbowce (Sarcoptes scabiei), prowadzą do chorób pasożytniczych, takich jak:
- wszawica,
- świerzb.
Objawiają się one intensywnym swędzeniem i mogą skutkować wtórnymi zakażeniami skóry.
Rozpoznanie patogenów odpowiedzialnych za zakaźne choroby skóry jest kluczowe, aby skutecznie leczyć i zapobiegać tym schorzeniom.
Jakie są objawy kliniczne zakaźnych chorób skóry?
Objawy kliniczne zakaźnych chorób skóry mogą manifestować się na wiele różnych sposobów. Do najpowszechniejszych należą:
- pęcherzyki,
- nadżerki,
- strupy,
- guzy.
Często towarzyszą im odczucia swędzenia lub bólu, co może prowadzić do znacznego dyskomfortu pacjenta.
W przypadku zakażeń wirusowych, takich jak opryszczka, można zaobserwować charakterystyczne pęcherzyki wypełnione płynem. Zazwyczaj pojawiają się one w okolicy ust, ale mogą występować również w innych częściach ciała.
Z drugiej strony, grzybice powodują zmiany skórne, które dotyczą nie tylko skóry, ale także paznokci i stóp. Objawy grzybicy to:
- łuszczenie,
- zaczerwienienie,
- intensywne swędzenie.
Dodatkowo, reakcje skórne mogą manifestować się w postaci wysypki, podrażnienia czy stanów zapalnych, które również stanowią ważne symptomy zakaźnych chorób skóry. Każdy z tych objawów wymaga starannej diagnozy oraz odpowiedniego leczenia, by zminimalizować ryzyko dalszego rozprzestrzenienia infekcji.
Jak odróżnić zakaźne choroby skóry od innych dermatoz?
Aby skutecznie odróżnić zakaźne choroby skóry od innych problemów dermatologicznych, warto zwrócić uwagę na kilka istotnych cech:
- pęcherze,
- wysypki,
- owrzodzenia,
- ropne zmiany,
- ból lub intensywne swędzenie.
Te objawy stanowią dodatkowy sygnał do niepokoju. Zakażenia skórne różnią się również od dermatoz o podłożu alergicznym, które na ogół prowadzą do wystąpienia jedynie świądu i zaczerwienienia.
Infekcje skóry zazwyczaj pojawiają się po bezpośrednim kontakcie z osobą zakażoną lub zarażonymi przedmiotami, co jest jednym z kluczowych rozróżnień. Historia kontaktu z potencjalnymi czynnikami patogennymi, takimi jak:
- pobyty w zatłoczonych miejscach,
- kąpiele w naturalnych zbiornikach wodnych,
- kontakt z osobami z objawami zakażenia.
może być pomocna w postawieniu właściwej diagnozy. Objawy kliniczne zakaźnych chorób skóry zwykle są wyraźniej widoczne, do których należą:
- puchnięcie,
- zaczerwienienie,
- ból w obrębie zainfekowanej skóry.
Ważne jest także, aby podczas diagnostyki różnicowej zwrócić uwagę na czas trwania dolegliwości oraz inne objawy, takie jak gorączka czy ogólne osłabienie, które mogą wskazywać na infekcję. W obliczu tych symptomów rozsądnie jest skonsultować się z dermatologiem. Dzięki temu możliwe będzie postawienie trafnej diagnozy oraz podjęcie odpowiednich kroków terapeutycznych.
Jakie są najczęstsze wirusowe choroby skóry?
Do najczęstszych wirusowych chorób skóry należą:
- opryszczka,
- ospa wietrzna,
- półpasiec,
- brodawki wirusowe.
Opryszczka, spowodowana wirusem Herpes simplex, objawia się bolesnymi pęcherzykami na zaczerwienionej skórze. Osoby borykające się z tym schorzeniem często skarżą się na pieczenie oraz swędzenie w obszarze objętym chorobą. Zazwyczaj leczenie polega na zastosowaniu acyklowiru, który skutecznie hamuje namnażanie wirusa.
Inną popularną chorobą wirusową jest ospa wietrzna, która manifestuje się gorączką i charakterystyczną wysypką z swędzącymi pęcherzami. Po pewnym czasie, ten sam wirus, który wywołuje ospę wietrzną, może prowadzić do półpaśca, który zwykle wpływa na jedną stronę ciała, powodując pęcherze w bolesnych strefach.
Brodawki wirusowe, będące rezultatem infekcji wirusem brodawczaka ludzkiego (HPV), mogą się pojawić w różnych lokalizacjach, takich jak dłonie i stopy. W ich przypadku leczenie obejmuje:
- lokalne preparaty,
- elektrokoagulację,
- kriochirurgię,
- laseroterapię,
- innowacyjne metody.
Wszystkie te wirusowe choroby skóry wymagają starannej diagnozy oraz dostosowanego leczenia, ponieważ ich objawy mogą znacząco wpływać na jakość życia pacjentów.
Jak rozpoznać zakażenie wirusowe skóry?
Zakażenie wirusowe skóry można łatwo rozpoznać dzięki typowym objawom, które obejmują:
- pęcherzyki,
- owrzodzenia,
- różnorodne zmiany skórne.
Najbardziej rozpoznawalnym przykładem jest wirus opryszczki, który wywołuje bolesne pęcherzyki, zazwyczaj pojawiające się wokół ust i w okolicach narządów płciowych.
Inne wirusy, takie jak wirus varicella-zoster, są odpowiedzialne za ospę wietrzną oraz półpasiec. Objawy tych infekcji charakteryzują się unikalnym wysypem grudkowo-pęcherzykowym. Dodatkowo, można zauważyć dolegliwości takie jak:
- swędzenie,
- ból,
- pieczenie w obszarze zainfekowanej skóry.
Te sygnały mogą sugerować wirusowe zakażenie.
Aby potwierdzić obecność wirusa, przeprowadza się różne badania laboratoryjne. Mogą one obejmować testy w celu wykrycia wirusa w płynach pochodzących z pęcherzyków. Szybka diagnoza ma kluczowe znaczenie – im szybciej zostanie postawiona, tym skuteczniejsze może być leczenie infekcji wirusowych skóry.
Jak objawia się opryszczka zwykła (Herpes simplex)?
Opryszczka, wywoływana przez wirus Herpes simplex, objawia się pęcherzykami wypełnionymi płynem. Najczęściej spotykane są one w okolicach ust, gdzie mówimy o opryszczce wargowej (HSV-1). Z kolei zmiany występujące w rejonie narządów płciowych wskazują na opryszczkę genitalną (HSV-2). Te dolegliwości są nie tylko bolesne, ale także wywołują uczucie swędzenia, co może znacząco obniżać komfort pacjentów.
Ponadto, osoby zarażone mogą odczuwać inne ogólne dolegliwości, takie jak:
- gorączka,
- bóle głowy,
- ogólne osłabienie organizmu.
Po pierwszym zakażeniu wirus ma tendencję do ukrywania się w zwojach nerwowych. Kiedy nasza odporność jest osłabiona, na przykład na skutek stresu, chorób lub nadmiernej ekspozycji na słońce, wirus może się reaktywować, co prowadzi do nawrotów opryszczki.
Warto zwracać uwagę na wczesne objawy tej choroby. Szybka reakcja w tym momencie może znacząco zredukować nasilenie symptomów i skrócić czas trwania infekcji.
Jakie cechy mają ospa wietrzna i półpasiec?
Ospa wietrzna to zakaźna choroba wywołana przez wirus Varicella-Zoster. Głównym objawem są swędzące bąbelki na skórze, a dodatkowo mogą wystąpić gorączka oraz ogólne osłabienie organizmu. Pęcherzyki szybko przekształcają się w strupy, które zazwyczaj znikają po kilku dniach.
Natomiast półpasiec, znany również jako herpes zoster, pojawia się w wyniku reaktywacji wirusa ospy wietrznej, który pozostaje w ustroju nawet po ustąpieniu objawów. Objawy półpaśca obejmują:
- bolesne wysypki,
- lokalizację wzdłuż dermatomów,
- najczęstsze dotykanie tułowia lub twarzy,
- na początku wysypka wygląda jak pęcherzyki,
- towarzyszący ból, który często bywa intensywny i ma charakter piekący.
Obie choroby mogą prowadzić do poważnych powikłań. Przykładem jest neuralgia popółpaścowa, czyli przewlekły ból nerwowy, który występuje po ustąpieniu wysypki związanej z półpascem. Choć ospa wietrzna i półpasiec mają wspólny wirus jako przyczynę, objawy różnią się znacząco, co sprawia, że są postrzegane jako różne etapy tego samego schorzenia. Co ważne, osoby, które przeszły ospę wietrzną, mogą w przyszłości doświadczyć półpaśca, szczególnie jeśli ich system odpornościowy ulegnie osłabieniu.
Co to jest wirus HPV i jakie zmiany skórne powoduje?
Wirus HPV, czyli wirus brodawczaka ludzkiego, jest bardzo powszechnym patogenem, który może prowadzić do różnych typów zmian skórnych. Najbardziej rozpoznawalne spośród nich to:
- brodawki wirusowe,
- kłykciny.
Brodawki wirusowe najczęściej pojawiają się na skórze oraz w okolicach narządów płciowych. Charakteryzują się zazwyczaj niewielkimi, owalnymi kształtami oraz różnorodnymi kolorami. Ich powierzchnia może być zarówno gładka, jak i chropowata.
Kłykciny kończyste to inny typ zmian, które z reguły występują w rejonach genitalnych oraz odbytu. Warto zaznaczyć, że nie każdy typ wirusa HPV prowadzi do takich objawów. Niektóre z nich są szczególnie niebezpieczne i mogą być powiązane z ryzykiem pojawienia się nowotworów, na przykład raka szyjki macicy lub raka odbytu. Dlatego tak istotne jest właściwe zdiagnozowanie oraz monitorowanie wszelkich zmian wywołanych przez HPV, co pozwala na zminimalizowanie ryzyka powikłań zdrowotnych.
Zakażenie wirusem HPV jest niezwykle powszechne; może nastąpić podczas kontaktów płciowych lub przez bezpośredni kontakt ze skórą osoby zarażonej. Co ciekawe, wiele osób noszących wirusa nie wykazuje żadnych objawów, przez co nie mają świadomości swojego zakażenia. Regularne badania oraz szczepienia przeciwko wybranym typom wirusa mogą znacząco obniżyć ryzyko oraz potencjalne konsekwencje zdrowotne związane z obecnością HPV.
Jakie są objawy i leczenie brodawek wirusowych oraz kłykcin kończystych?
Brodawki wirusowe to małe, twarde guzki, które mogą pojawiać się na skórze i powodować dyskomfort. Są one efektem zakażeń wirusowych, głównie wywołanych przez wirus HPV. Z kolei kłykciny kończyste występują w okolicach narządów płciowych i również mają swoje źródło w tym wirusie.
Leczenie brodawek wirusowych często obejmuje stosowanie specjalnych preparatów miejscowych, które skutecznie pomagają w ich usunięciu. Wybór odpowiedniej metody leczenia zależy od liczby i lokalizacji brodawek. Oto kilka sprawdzonych technik chirurgicznych:
- Krioterapia – polega na zamrażaniu zmian,
- Elektrokoagulacja – wykorzystuje prąd elektryczny do ich likwidacji.
Kłykciny kończyste wymagają także odpowiedniej interwencji, która może obejmować te same procedury co w przypadku brodawek. Miejscowe środki stosowane w terapii kłykcin znacząco je redukują, a krioterapia i elektrokoagulacja również skutecznie eliminują te zmiany. Warto omówić z lekarzem specjalistą, która metoda będzie najbardziej adekwatna, by dopasować leczenie do unikalnych potrzeb danego pacjenta.
Jakie bakterie najczęściej wywołują zakażenia skórne?
Najczęściej zakażenia skóry są spowodowane przez bakterie, takie jak gronkowce i paciorkowce. Szczególnie groźny jest gronkowiec złocisty (Staphylococcus aureus), który jest głównym winowajcą wielu infekcji, w tym liszajca zakaźnego oraz czyraka. Te bakterie potrafią przenikać przez uszkodzoną skórę, prowadząc do stanów zapalnych i poważnych zakażeń.
Paciorkowce, zwłaszcza Streptococcus pyogenes, mają również istotny wpływ na rozwój infekcji skórnych. Mogą powodować ostre zapalenie skóry, znane jako cellulitis, które objawia się obrzękiem, bólem oraz zaczerwienieniem. W praktyce klinicznej często spotyka się także zakażenia mieszane, gdzie obecność zarówno gronkowców, jak i paciorkowców utrudnia identyfikację problemu oraz jego leczenie.
Zakażenia bakteryjne w obrębie skóry mogą wystąpić w różnych sytuacjach, najczęściej jako efekt:
- ran,
- otarć,
- osłabionej odporności.
Dlatego tak ważne jest, aby bacznie obserwować wszelkie objawy. Wczesne podjęcie działań może być kluczowe w zapobieganiu poważnym następstwom i komplikacjom.
Jak rozpoznać i leczyć bakteryjne choroby skóry?
Bakteryjne schorzenia skóry to problemy, które mogą prowadzić do znacznych kłopotów ze zdrowiem. Dlatego tak istotne jest, aby je jak najszybciej zidentyfikować. Typowe objawy takich zakażeń to:
- zaczerwienienie,
- obrzęk,
- ropne zmiany.
Sprawcami mogą być różnorodne mikroorganizmy, między innymi gronkowiec złocisty czy paciorkowce.
Leczenie tych dolegliwości zwykle opiera się na stosowaniu antybiotyków, które skutecznie eliminują infekcje. Dodatkowo, używanie miejscowych preparatów może znacznie przyspieszyć proces zdrowienia i złagodzić nieprzyjemne symptomy. Czasami, w przypadku cięższych zakażeń, takich jak ropowica, konieczne może być przeprowadzenie operacji w celu usunięcia martwych tkanek lub ropni.
Dobrze jest znać objawy oraz metody leczenia bakteryjnych chorób skóry, szczególnie dla osób, które mogą być bardziej narażone na takie infekcje. Wczesne rozpoznanie i stosowna terapia są kluczowe, aby zapobiec poważniejszym problemom zdrowotnym.
Co to jest liszajec zakaźny i czyrak?
Liszajec zakaźny i czyrak to dwie odmiany schorzeń skórnych, które mimo różnic, mają ze sobą wiele wspólnego. Liszajec zakaźny, znany także jako impetigo, to płytkie zakażenie, które najczęściej dotyka dzieci. Charakteryzuje się powstawaniem pęcherzy, które po przekroczeniu pewnego etapu pękają, prowadząc do tworzenia się strupów. Z kolei czyrak to głębsze zakażenie, które manifestuje się bolesnym guzkiem, często wypełnionym ropną wydzieliną.
Obydwa schorzenia wywołują bakterie, w szczególności gronkowce i paciorkowce. Infekcja może przenosić się zarówno przez:
- bezpośredni kontakt z zakażoną skórą,
- przedmioty, które miały z nią styczność.
Leczenie zazwyczaj polega na stosowaniu antybiotyków, których rodzaj jest dobierany w zależności od nasilenia zakażenia oraz ogólnego stanu zdrowia pacjenta.
Szybka reakcja jest niezwykle istotna, ponieważ pozwala uniknąć poważniejszych powikłań i chroni przed rozprzestrzenieniem się infekcji na inne osoby. Należy pamiętać, że przestrzeganie zasad higieny odgrywa kluczową rolę w zmniejszaniu ryzyka zakażeń.
Jakie są przyczyny i objawy pasożytniczych chorób skóry?
Pasożytnicze choroby skóry, takie jak wszawica i świerzb, są spowodowane przez różne organizmy pasożytnicze. Wszawica, wywoływana przez wszy, charakteryzuje się intensywnym swędzeniem, które może prowadzić do drapania. To z kolei powoduje zmiany skórne, zwłaszcza na głowie, szyi oraz w okolicach pachwinowych.
Z kolei świerzb, będący efektem działania roztoczy, również objawia się uciążliwym swędzeniem oraz typowymi wysypkami. Skórne zmiany zazwyczaj są reakcją alergiczną na substancje wydzielane przez te pasożyty.
Objawy związane z pasożytniczymi chorobami skóry mogą się różnić w zależności od patogenu. Na przykład:
- w przypadku wszawicy można spotkać pęcherze i zainfekowane obszary,
- w przypadku świerzbu często występują grudki, które mogą prowadzić do dodatkowych infekcji bakteryjnych.
W każdym z tych przypadków kluczowe jest wczesne rozpoznanie i terapia, gdyż pozwala to uniknąć powikłań oraz zapobiega dalszemu rozprzestrzenieniu się pasożytów.
Jak rozpoznać i leczyć wszawicę oraz świerzb?
Wszawica i świerzb to dwa częste schorzenia skórne, które powodują nieprzyjemne dolegliwości związane z pasożytami. Oba prowadzą do intensywnego świądu, który może być bardzo uciążliwy. W przypadku wszawicy, wywołanej przez wszy, głównie zauważamy swędzenie skóry głowy oraz widoczne owady. Z kolei świerzb, będący skutkiem ataku roztoczy, objawia się świądem nasilającym się nocą oraz wysypką.
Aby zidentyfikować wszawicę, warto zwrócić uwagę na obecność pasożytów i ich jaj, które często można znaleźć w okolicy uszu czy karku. Leczenie polega na zastosowaniu specjalnych preparatów przeciwpasożytniczych, takich jak:
- szampony,
- lotiony,
- spraye.
Kluczowe jest również utrzymanie odpowiedniej higieny osobistej. Gdy w rodzinie pojawia się wszawica, wszyscy jej członkowie powinni poddać się leczeniu.
Świerzb rozpoznać można dzięki swędzącym zmianom skórnym oraz informacjom o kontakcie z osobą zakażoną. Leczenie tego schorzenia wymaga zastosowania kremów przeciwpasożytniczych, które powinny być nałożone na całe ciało. Dodatkowo, należy pamiętać o praniu bielizny i odzieży w wysokiej temperaturze, aby skutecznie wyeliminować roztocza.
Reasumując, zarówno wszawica, jak i świerzb wymagają odpowiedniej terapii oraz dbałości o higienę. Dzięki temu można skutecznie pozbyć się pasożytów i chronić siebie oraz innych przed zakażeniem.
Jakie są najczęstsze grzybicze choroby skóry?
Najczęściej występującymi grzybiczymi chorobami skóry są:
- grzybica stóp,
- grzybica skóry owłosionej głowy,
- grzybica paznokci.
Grzybica stóp szczególnie dotyka dorosłych, a jej rozwój często sprzyja wilgotne otoczenie i zaniechanie odpowiedniej higieny. Grzybica skóry owłosionej głowy najczęściej występuje u dzieci i może prowadzić do wypadania włosów.
Obie te formy grzybicy są zazwyczaj spowodowane przez dermatofity, które atakują gładką skórę, włosy oraz paznokcie. W przypadku grzybicy paznokci można zaobserwować:
- pogrubienie,
- przebarwienia,
- łuszczenie się.
Dodatkowo, infekcje wywołane przez drożdże, takie jak Candida, mogą dotyczyć nie tylko skóry, ale również błon śluzowych, co jest określane jako drożdżyca.
Rozwojowi grzybic sprzyjają różnorodne czynniki, w tym:
- wysoka wilgotność,
- osłabiona odporność,
- towarzyszące schorzenia, takie jak cukrzyca.
Leczenie tych chorób polega zwykle na stosowaniu preparatów przeciwgrzybiczych i dezynfekujących, które wspierają regenerację zdrowia skóry i eliminują infekcję. Warto także pamiętać o przestrzeganiu zasad higieny i unikaniu bliskiego kontaktu z osobami, które już są zakażone.
Jakie grzyby wywołują zakażenia skóry?
Zakażenia skóry mogą mieć różnorodne źródła grzybicze. Główne grupy patogenów, które są za to odpowiedzialne, to dermatofity oraz drożdże.
Dermatofity to rodzaj grzybów, które najchętniej rozwijają się w obecności keratyny. Dlatego ich atak koncentruje się głównie na skórze, włosach i paznokciach. Wśród najczęściej spotykanych dermatofitów możemy wymienić:
- Trichophyton,
- Microsporum,
- Epidermophyton.
Infekcje spowodowane przez te grzyby mogą prowadzić do różnych schorzeń, takich jak:
- grzybica stóp,
- grzybica paznokci,
- tinea corporis, czyli tzw. grzybica gładkiej skóry.
Z kolei drożdże, głównie z rodziny Candida, są częstą przyczyną infekcji błon śluzowych oraz skóry. Ich obecność może prowadzić do rozwinięcia się kandydozy. Choć grzyby pleśniowe są mniej powszechne w kontekście infekcji skórnych, również mogą wywoływać groźne zakażenia, szczególnie u osób z osłabionym układem odpornościowym.
W przypadku grzybic kluczowe znaczenie ma wczesne rozpoznanie oraz skuteczna terapia. Tylko w ten sposób można uniknąć poważniejszych zdrowotnych konsekwencji. Zrozumienie różnych typów grzybów oraz mechanizmów ich działania jest niezbędne w profilaktyce i leczeniu tych schorzeń.
Jak rozpoznać grzybicę stóp, skóry owłosionej głowy i paznokci?
Grzybica stóp, owłosionej skóry głowy oraz paznokci to powszechne infekcje grzybicze, które mogą objawiać się na różne sposoby, a ich diagnozowanie odbywa się przy pomocy różnych metod.
Objawy grzybicy stóp obejmują m.in.:
- swędzenie,
- łuszczenie się naskórka,
- pęknięcia na piętach.
Infekcja ta zwykle rozwija się w ciepłych i wilgotnych warunkach, co czyni miejsca takie jak baseny czy sauny szczególnie niebezpiecznymi dla rozprzestrzeniania się choroby.
Grzybica owłosionej skóry głowy często prowadzi do:
- wypadania włosów,
- pojawiania się owalnych łysych placków,
- stanów zapalnych,
- tworzenia ropni.
Objawy grzybicy paznokci to:
- zmiany w kolorze,
- zmiany w strukturze,
- zmiany w grubości paznokci,
- kruszenie się i utrata paznokci.
Diagnostyka tych infekcji opiera się na badaniach mikroskopowych oraz kulturach, które pomagają ustalić, jakie patogeny są odpowiedzialne za problem. Choć objawy grzybicy mogą się różnić, wczesne ich rozpoznanie ma kluczowe znaczenie dla skutecznego leczenia i zapobiegania ewentualnym powikłaniom.
Niezwykle istotne jest unikanie kontaktu z osobami zakażonymi oraz dbanie o odpowiednią higienę, zwłaszcza w miejscach publicznych. Regularne mycie rąk i noszenie właściwego obuwia mogą znacząco obniżyć ryzyko wystąpienia tych infekcji.
Jakie czynniki sprzyjają rozwojowi zakaźnych chorób skóry?
Czynniki wspierające rozwój zakaźnych chorób skóry to złożona interakcja różnych aspektów środowiskowych oraz indywidualnych. Na czoło wysuwa się wilgotność, która odgrywa fundamentalną rolę w procesie infekcji. W rejonach o wysokiej wilgotności, takich jak tropiki, patogeny mają sprzyjające warunki do rozwoju i łatwiejszego rozprzestrzeniania się.
Nie bez znaczenia jest również osłabiony układ odpornościowy. Osoby z obniżoną odpornością, w tym pacjenci z HIV, chorobami nowotworowymi lub przewlekłymi schorzeniami, stają się bardziej podatne na infekcje skórne. Dlatego tak ważne jest, aby dbać o wzmocnienie odporności, co może znacząco obniżyć ryzyko zakażeń.
Higiena skóry to kolejny kluczowy aspekt, którego nie można bagatelizować. Zaniedbanie codziennych rytuałów pielęgnacyjnych oraz lekceważenie objawów często prowadzi do poważniejszych problemów dermatologicznych. Warto pamiętać o:
- unikaniu kontaktu z osobami chorymi,
- unikaniu przedmiotów, które mogłyby być źródłem zakażeń.
Dodatkowo, choroby współistniejące, takie jak cukrzyca, otyłość czy stosowanie niektórych leków, zwłaszcza kortykosteroidów, mogą negatywnie wpływać na naszą odporność. W obliczu rosnącej liczby infekcji związanych z tymi czynnikami, kluczowe staje się odpowiednie podejście do profilaktyki i leczenia chorób zakaźnych skóry.
Jak wpływa odporność i higiena na zakażenia skóry?
Odporność organizmu oraz odpowiednia pielęgnacja skóry mają istotne znaczenie w zapobieganiu infekcjom skórnym. Osoby z osłabionym układem odpornościowym, w tym seniorzy i osoby borykające się z przewlekłymi schorzeniami, są bardziej narażone na różnorodne infekcje.
Zachowanie właściwej higieny skóry, zwłaszcza poprzez regularne mycie, jest kluczowe w eliminowaniu patogenów. Utrzymywanie skóry w czystości skutecznie chroni przed gromadzeniem się bakterii, wirusów i grzybów, które mogą prowadzić do stanów zapalnych. Ważne jest również unikanie kontaktu z osobami, które mogą być chore. Pielęgnacja przesuszonych oraz uszkodzonych miejsc na skórze jest istotna, aby zredukować ryzyko infekcji.
Warto rozważyć również suplementację składników wspierających układ odpornościowy, takich jak:
- witamina C,
- cynk,
- probiotyki.
Obserwowanie objawów oraz szybka reakcja na nie są niezwykle istotne, ponieważ umożliwiają skuteczną pomoc i leczenie, co z kolei przyczynia się do uniknięcia poważnych powikłań.
Jak przebiega zakażenie skóry przez kontakt fizyczny?
Zakażenia skóry najczęściej pochodzą od bezpośredniego kontaktu z osobami, które są już zakażone, lub z przedmiotami, na których mogą znajdować się szkodliwe patogeny. Wśród tych mikroorganizmów najczęściej spotykamy bakterie, wirusy oraz grzyby. Mogą one przenikać do organizmu przez uszkodzoną skórę, co prowadzi do pojawienia się infekcji.
Szczególną uwagę należy zwrócić na osoby prezentujące oznaki zakażeń, takie jak:
- wysypka,
- krosty,
- rany.
Ich obecność zdecydowanie zwiększa ryzyko przeniesienia drobnoustrojów. Dlatego tak ważne jest unikanie bliskiego kontaktu z chorymi i przestrzeganie podstawowych zasad higieny, w tym regularne mycie rąk.
Objawy, takie jak:
- zaczerwienienie,
- obrzęk,
- wydzieliny ropne.
mogą wskazywać na konieczność wizyty u lekarza. Warto także pamiętać, że niektóre wirusy, jak ospa wietrzna, mogą przenosić się nie tylko przez dotyk, ale też drogą powietrzną. Dlatego edukacja na temat sposobów przenoszenia zakażeń oraz wprowadzenie odpowiednich środków ostrożności stają się kluczowe w walce z rozprzestrzenianiem się chorób zakaźnych skóry.
Jakie metody leczenia stosuje się w zakaźnych chorobach skóry?
Leczenie zakaźnych chorób skóry wymaga zastosowania różnorodnych strategii dostosowanych do konkretnego patogenu oraz nasilenia zakażenia. Przyjrzyjmy się najważniejszym podejściom terapeutycznym:
- Antybiotyki – te leki stosuje się głównie w przypadku zakażeń wywołanych przez bakterie. Sprawdzają się doskonale w terapii schorzeń takich jak liszajec zakaźny czy czyraki, a wybór konkretnego antybiotyku jest uzależniony od rodzaju bakterii odpowiedzialnej za infekcję.
- Leki przeciwgrzybicze – kluczowe w leczeniu grzybic, na przykład grzybicy stóp czy paznokci. Wybór danego środka zależy od gatunku grzyba, który wywołuje dolegliwości.
- Preparaty miejscowe – ich skład może obejmować sterydy, leki przeciwwirusowe lub przeciwgrzybicze. Używane są do terapii powierzchownych infekcji, jak opryszczka czy grzybice.
- Metody zabiegowe – w przypadku poważniejszych zakażeń lekarze często sugerują bardziej inwazyjne terapie, takie jak elektrokoagulacja, kriochirurgia czy laseroterapia. Te techniki skutecznie eliminują zmiany skórne, takie jak brodawki czy czyraki.
Szeroki wachlarz metod terapeutycznych umożliwia skuteczną walkę z zakaźnymi chorobami skóry, które mogą być wywołane przez różne patogeny i manifestować się na różne sposoby. Właściwie dobrana terapia jest istotna nie tylko dla regeneracji skóry, ale także dla zapobiegania dalszym zakażeniom.
Jak działają antybiotyki i leki przeciwgrzybicze w leczeniu infekcji skórnych?
Antybiotyki oraz leki przeciwgrzybicze odgrywają kluczową rolę w leczeniu infekcji skórnych, które mogą być wywołane przez różnorodne patogeny. Dzięki antybiotykom, które skutecznie eliminują bakterie odpowiedzialne za infekcje, możliwe jest ograniczenie rozwoju szkodliwych mikroorganizmów, co z kolei przyspiesza proces gojenia. Z drugiej strony, leki przeciwgrzybicze, ukierunkowane na grzyby i ich metabolity, skutecznie zwalczają infekcje grzybicze, takie jak grzybica stóp czy grzybica paznokci. Ważne jest, aby stosować te dwa rodzaje leków w odpowiednich dawkach oraz przez zalecany czas, aby osiągnąć najlepsze rezultaty.
W przypadku zakażeń bakteryjnych, dostępne są różne metody przyjmowania antybiotyków:
- można je zażywać doustnie,
- stosować miejscowo,
- w zależności od ciężkości zakażenia i umiejscowienia zmian skórnych.
Również leki przeciwgrzybicze występują w wielu formach, co pozwala na ich dopasowanie do specyfiki oraz lokalizacji infekcji:
- tabletki,
- maści,
- płyny.
Kluczowe jest unikanie samoleczenia; zawsze warto kierować się zaleceniami lekarza odnośnie do czasu trwania terapii.
Antybiotyki i leki przeciwgrzybicze stanowią istotne narzędzia w walce z infekcjami skórnymi. Ich skuteczność w dużej mierze zależy od prawidłowej diagnozy oraz precyzyjnego dobrania terapii.
Jak stosować preparaty miejscowe i leki przeciwwirusowe, takie jak acyklowir?
Preparaty stosowane na skórę, takie jak maści czy kremy, pełnią istotną rolę w leczeniu zakażeń skórnych. Aplikując je bezpośrednio na zmiany skórne, można skutecznie złagodzić objawy i przyspieszyć gojenie. Zdecydowanie warto przed użyciem jakiegokolwiek środka skonsultować się z lekarzem, aby wybrać najodpowiedniejszą metodę leczenia.
W przypadku wirusowych infekcji skóry, takich jak opryszczka, stosuje się leki przeciwwirusowe, z acyklowirem na czołowej pozycji. Acyklowir działa, hamując replikację wirusa, co pozwala na skrócenie czasu występowania objawów i zmniejszenie ich nasilenia. Zazwyczaj przyjmuje się go zgodnie z zaleceniami specjalisty, a dawkowanie może różnić się w zależności od nasilenia zakażenia oraz ogólnego stanu zdrowia pacjenta.
Aby zwiększyć efektywność leczenia i zminimalizować ryzyko działań niepożądanych, należy regularnie stosować preparaty miejscowe oraz leki przeciwwirusowe zgodnie z instrukcjami zawartymi w ulotkach i wskazówkami lekarza. Warto też pamiętać o przestrzeganiu zasad higieny, co pomoże w zapobieganiu rozprzestrzenieniu się zakażeń.
Jakie są sposoby zabiegowe: elektrokoagulacja, kriochirurgia, laseroterapia?
Elektrokoagulacja, kriochirurgia oraz laseroterapia to trzy powszechnie stosowane techniki w walce ze zmianami skórnymi, w tym z różnymi infekcjami.
Elektrokoagulacja wykorzystuje prąd elektryczny do eliminacji niepożądanych zmian. Ta metoda jest idealna w terapii brodawek oraz innych łagodnych formacji, ponieważ pozwala na usunięcie tkanek w sposób precyzyjny i bezkrwawy.
Kriochirurgia opiera się na ekstremalnie niskich temperaturach, które prowadzą do zniszczenia komórek. W trakcie zabiegu wykorzystuje się ciekły azot, który skutecznie zamraża tkanki, powodując ich obumarcie. Ta technika sprawdza się doskonale w przypadku szybkiego usuwania zmian skórnych, takich jak kłykciny kończyste czy niektóre rodzaje nowotworów.
Laseroterapia stosuje skoncentrowane światło laserowe do rozwiązywania problemów skórnych. Jest niezwykle skuteczna w leczeniu trądziku oraz blizn. Dzięki swojej precyzji, minimalizuje ryzyko uszkodzenia zdrowych tkanek sąsiadujących z obszarem zabiegowym.
Wybór najbardziej odpowiedniej techniki powinien opierać się na:
- typie zmiany,
- jej umiejscowieniu,
- specyficznych potrzebach pacjenta.
Dlatego ważne jest, aby regularnie konsultować się z dermatologiem, który pomoże w znalezieniu najlepszego rozwiązania terapeutycznego.
Jakie znaczenie mają szczepienia w zapobieganiu chorobom zakaźnym skóry?
Szczepienia odgrywają niezwykle istotną rolę w zapobieganiu chorobom zakaźnym, takim jak ospa wietrzna czy półpasiec, a także innym wirusowym infekcjom. Główne zadanie szczepień polega na minimalizowaniu ryzyka wystąpienia tych schorzeń oraz ich potencjalnych powikłań. Regularnie stosowane szczepienia przyczyniają się do budowy odporności w populacji, co ma ogromne znaczenie dla zdrowia publicznego.
Zakażenia skóry mogą prowadzić do poważnych problemów zdrowotnych, dlatego unikanie ich poprzez szczepienia jest kluczowe. Na przykład, szczepionka przeciw ospie wietrznej:
- redukuje liczbę przypadków zachorowań,
- zmniejsza liczbę hospitalizacji,
- hamuje rozprzestrzenianie się wirusów.
Dodatkowo, szczepienia są cennym narzędziem z perspektywy zdrowia publicznego, ponieważ:
- przyczyniają się do obniżenia kosztów leczenia,
- zmniejszają obciążenie systemu opieki zdrowotnej.
Ważne jest również, aby edukować społeczeństwo na temat korzyści płynących z szczepień oraz ich kluczowej roli w ochronie przed chorobami zakaźnymi skóry, wspierając tym samym tę świadomość w społeczności.

Najnowsze komentarze